
Thomas Giesen,1,2,* Olga Politikou,3 Ivan Tami,1 and Maurizio Calcagni3
1Centro Manoegomito, Clinica Ars Medica, 6900 Gravesano, Switzerland
2Faculty of Biomedical Sciences, Università della Svizzera Italiana, 6900 Lugano, Switzerland
3Department of Plastic Surgery and Hand Surgery, University Hospital Zurich, 8091 Zurich, Switzerland
摘要
背景和目的:逆行游离静脉皮瓣是游离静脉皮瓣中的一个独立实体:它们的生理学尚不清楚,但它们在重新连接后可立即提供可见的再填充,其行为与传统皮瓣相似。因此,这些皮瓣的尺寸和适应症可以扩展到以前认为的范围之外,并且可以很容易地定制,包括肌腱和神经。尽管如此,它们仍然受到争论,并被认为是不安全的。材料和方法:从2012年到2019年,我们对31名患者进行了31次逆行游离静脉皮瓣重建手部、手指和1例足跟。所有皮瓣均以逆行方式动脉化;供区前臂28例,足2例,小腿1例。我们记录了大小、静脉结构、供区、供动脉、供者发病率、复合和非复合皮瓣的功能、即时并发症、晚期并发症、生存率和翻修次数。我们在适当的时候记录了手的功能。术中还用吲哚菁绿对总共10个皮瓣进行了研究,以监测其血液动力学行为。结果:所有患者平均随访8个月(6-15个月)。皮瓣的尺寸范围从6 cm2到136 cm2。除了两个完全坏死的皮瓣外,所有皮瓣都存活了下来。两个皮瓣部分坏死。坏死与皮瓣大小无关,小皮瓣(<10cm2)有1例坏死和1例部分坏死。所有部分坏死的病例都不需要新的皮瓣。两个皮瓣形成晚期动静脉分流,并结扎。结论:逆行游离静脉皮瓣是一种适用于手部和四肢复杂重建的有效工具。它们可以提供一个由柔韧皮肤和肌腱和神经组成的复合组织组成的大岛,但外科医生必须注意一些注意事项。
关键词:手部重建,四肢重建,重建显微外科,皮瓣,游离皮瓣,游离静脉皮瓣,静脉皮瓣,复合皮瓣
1.简介
静脉皮瓣和游离静脉皮瓣使用静脉作为传入血管,而不是动脉。血液引流是通过相同的输入静脉(流过皮瓣)或通过不同的静脉获得的。这些特殊的皮瓣早已为人所知,主要用于特定的临床情况,如困难的再植,作为急性覆盖的来源和血管载体。这些皮瓣的尺寸通常会减小,通常被认为是不安全的,难以监测,因为它们往往不会显示临床再填充。一般来说,静脉皮瓣和游离静脉皮瓣一直存在争议,但已证明它们可以实现生理性血运重建。然而,静脉皮瓣因其采集技术的简单性、供体部位的丰富性以及作为包括肌腱和神经的复合皮瓣采集这些皮瓣的可能性而备受欢迎。逆行游离静脉皮瓣代表了游离静脉皮瓣中的一个独立实体:在这些皮瓣中,输入动脉以逆行方式与皮瓣的指定输入静脉吻合,即抵靠瓣膜(图1a)。这种特定的配置已被证明对这些皮瓣的行为至关重要,因为具有这种设计的皮瓣显示出术中可见的再填充,因为流入的血液一旦到达皮瓣中的第一个瓣膜,就会被推到皮瓣本身的外围(图1)。
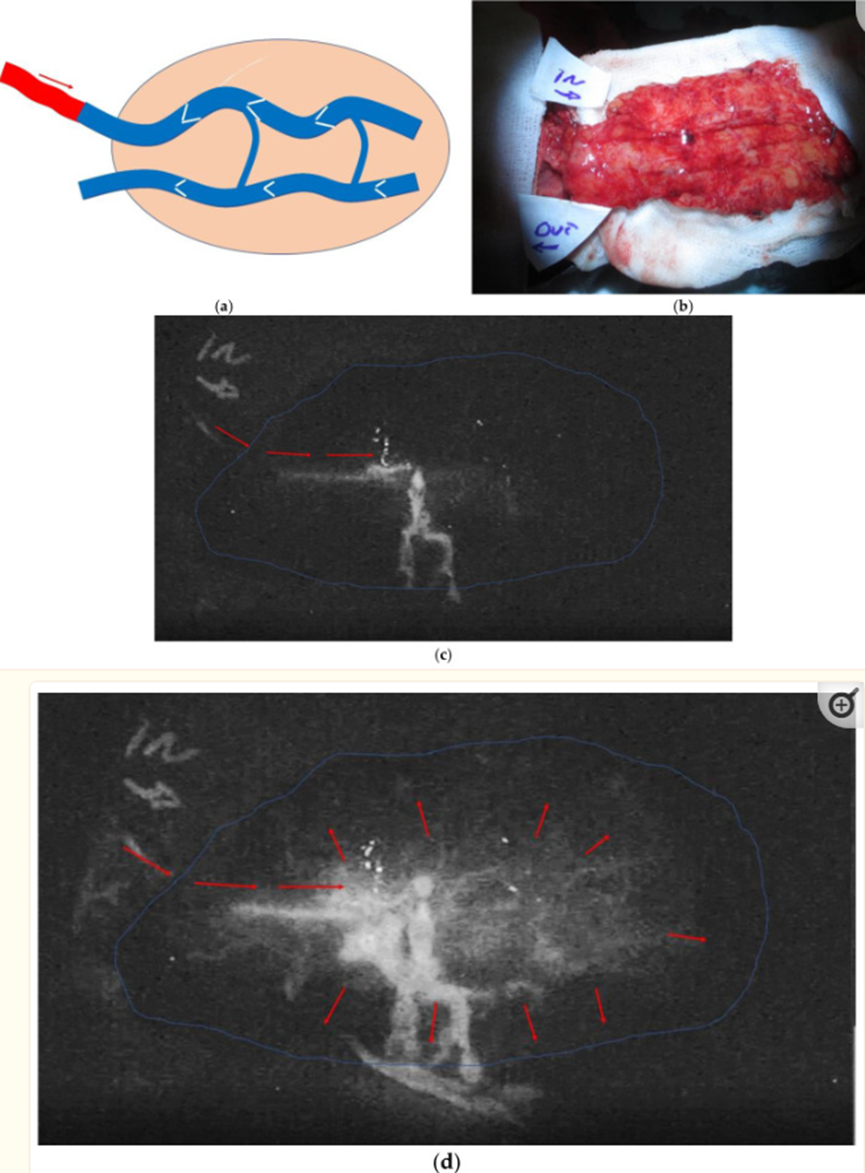
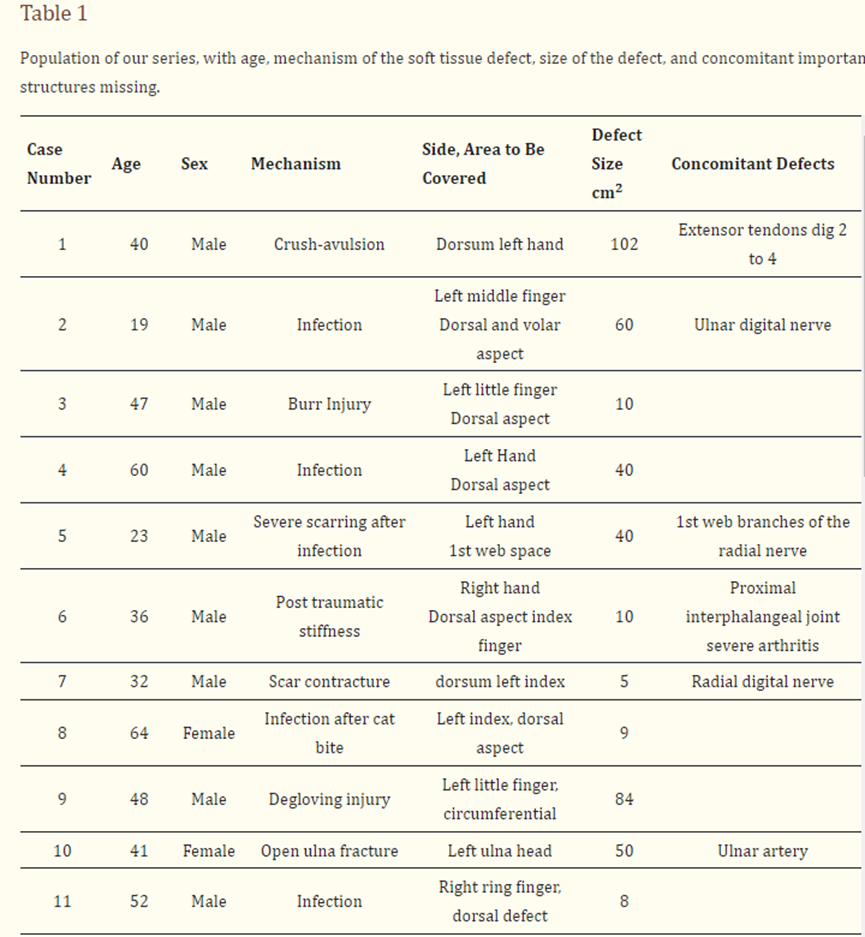
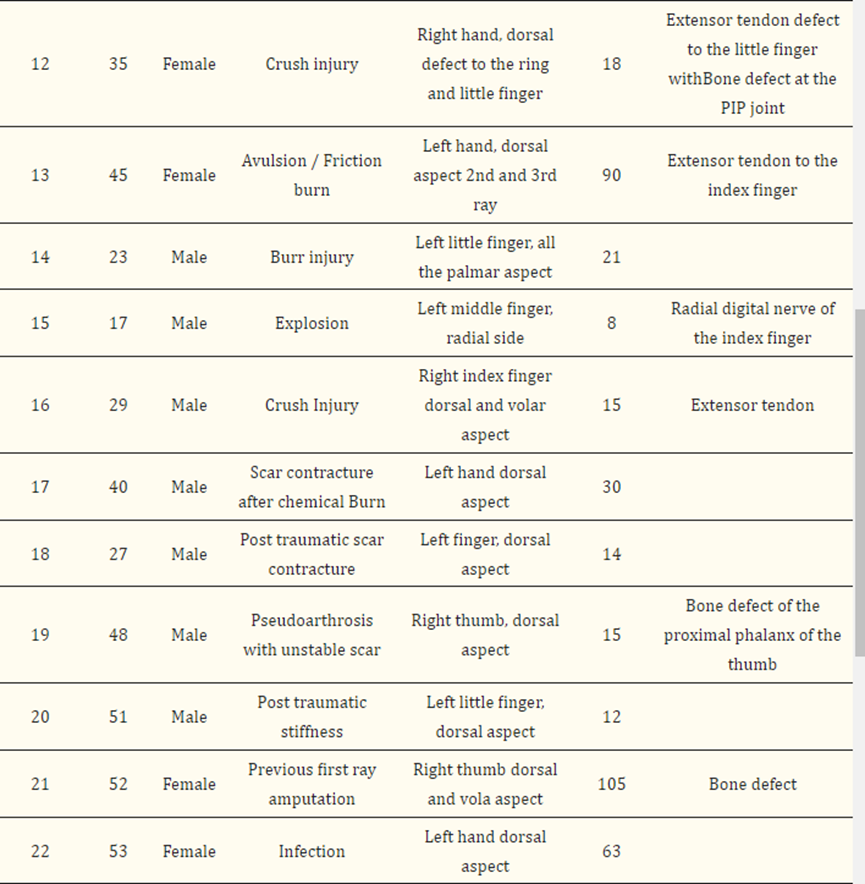
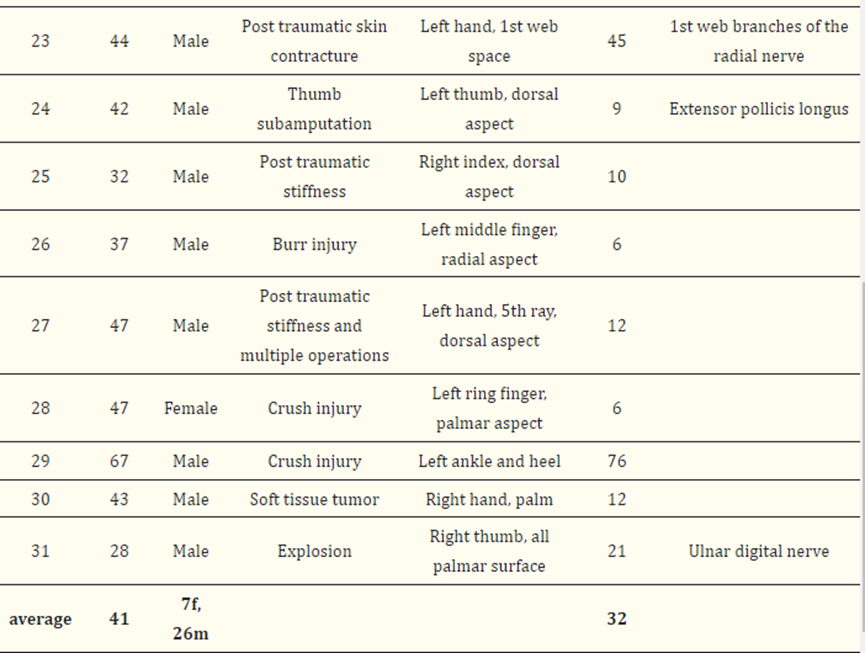
图1(a) 在逆行自由静脉皮瓣中,输入动脉流(红色箭头)通过静脉抵靠瓣膜进入皮瓣;(b) 在这种情况下,如图2所示,用ICG green倒置研究皮瓣,以记录动脉和引流静脉缝合后的血运重建模式;(c) 在ICG开始流入动脉化静脉的时间0处的相同皮瓣;(d) 皮瓣5分钟后进行弥漫性血运重建。中心的强流信号是动脉化静脉的渗漏。
我们介绍了31个逆行游离静脉皮瓣,包括复合皮瓣,用于四肢重建的经验,重点介绍了手术技术。我们报告了中大型皮瓣的极高存活率,几乎没有愈合困难。我们展示了这些皮瓣如何在选择性情况下常规使用,并报告了这些皮瓣的存活率比以前认为的要高得多。在报告我们的结果后,我们强调并分析了我们的病例及其并发症,以有助于进一步了解这些皮瓣。
首选
2.材料和方法
瑞士苏黎世州苏黎世市的州道德委员会为本研究提供了批准(BASEC-Nr.2017-02001)。
2012年1月至2020年12月,31名患者接受了手部或下肢软组织缺损的逆行动脉化自由静脉皮瓣重建。患者包括24名男性和7名女性,平均年龄41岁(17至47岁)。共有10名患者超重(体重指数在25至30之间)。有1名患者肥胖。共有6名患者为吸烟者。糖尿病和患者依从性差是唯一的排除标准。
2.1. 适应症和皮瓣尺寸
所有患者都需要对手部或前臂远端进行软组织重建,只有1名患者脚踝有急性软组织缺损。共有14名患者出现急性创伤,需要早期软组织重建。共有4名患者因严重感染接受了急性治疗。其他13名患者有软组织重建的选择性适应症。皮瓣的平均表面积为40cm2。共有16个皮瓣较小(小于20 cm2),9个皮瓣中等(24至70 cm2),6个皮瓣较大(范围77至136 cm2)。患者和缺陷的详细信息总结在表1中。
2.2. 外科技术
所有患者均在全身麻醉下使用止血带进行手术。
1.
接收站点的准备
在创伤性病例和感染中,在收获皮瓣之前对软组织进行清创。在伸肌肌腱松解术中,首先通过简单的皮肤切开进行肌腱松解和关节手术。一旦完成,受影响的手指被动地完全弯曲,并取下缺失皮肤的模板。然后,准备供动脉和引流静脉用于皮肤重建。共有9个皮瓣与桡背动脉的一个侧支吻合,2个皮瓣端对侧与桡背主动脉吻合。共有1个皮瓣与尺动脉吻合,5个皮瓣与指总动脉吻合,以及5个皮瓣于受伤手指的指动脉吻合。8个皮瓣的动脉供血来源于从邻近手指采集的指动脉。其中一个皮瓣与胫骨后动脉端侧吻合。除3例使用掌静脉系统外,其余病例均使用背侧引流静脉。
2.
皮瓣的准备和收获
所有可见的静脉在覆盖肢体之前都做了标记。在所有情况下,制作缺陷的模板,并在前臂屈肌方面绘制小缺陷的远端三分之一、中等缺陷的中间三分之一和大缺陷的近端三分之一的缺陷。在2例中,包括大鱼际和小鱼际隆起的无毛皮肤以恢复指腹。2例皮瓣取自足部,1例皮瓣取自小腿。在3例中,由于阻碍局部原因,受伤手的对侧前臂被用作供体部位:1例中有感染;在1个病例中,存在一个大的纹身,患者不想改变;在1例中,在同一前臂中存在软组织损害。皮瓣的形状总是椭圆形的,并且倾斜于供肢主轴。皮瓣的这种规划能够包括更多的静脉,并有助于供体部位的初次闭合。皮瓣的位置也受到收获包括肌腱和/或神经的复合皮瓣的必要性的影响。在可能的情况下,包括3条或更多的静脉,并选择与皮瓣相交的最中心静脉,成为中型和大型皮瓣的动脉化供血血管(图2)。皮瓣的放置受到毛发存在的影响,在某些情况下,需要在皮瓣中包括前臂的皮肤神经和/或肌腱。在该系列中,12个皮瓣是复合皮瓣,其中6个皮瓣包括肌腱,6个皮瓣包含神经。
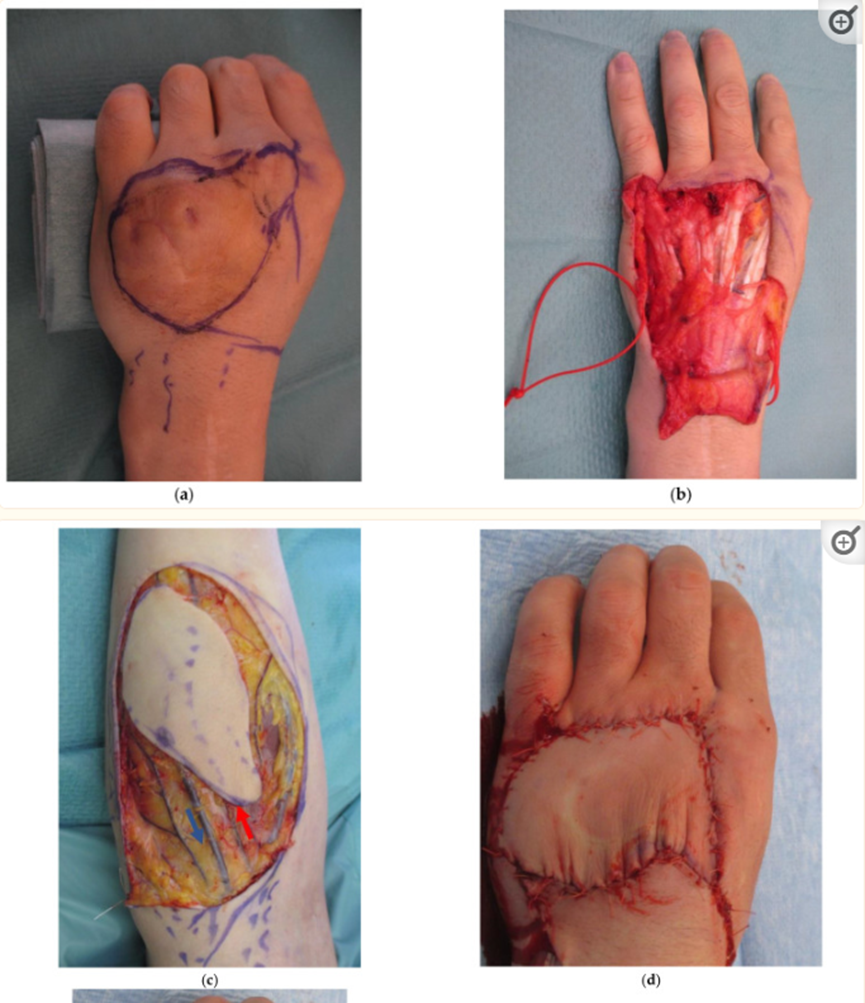
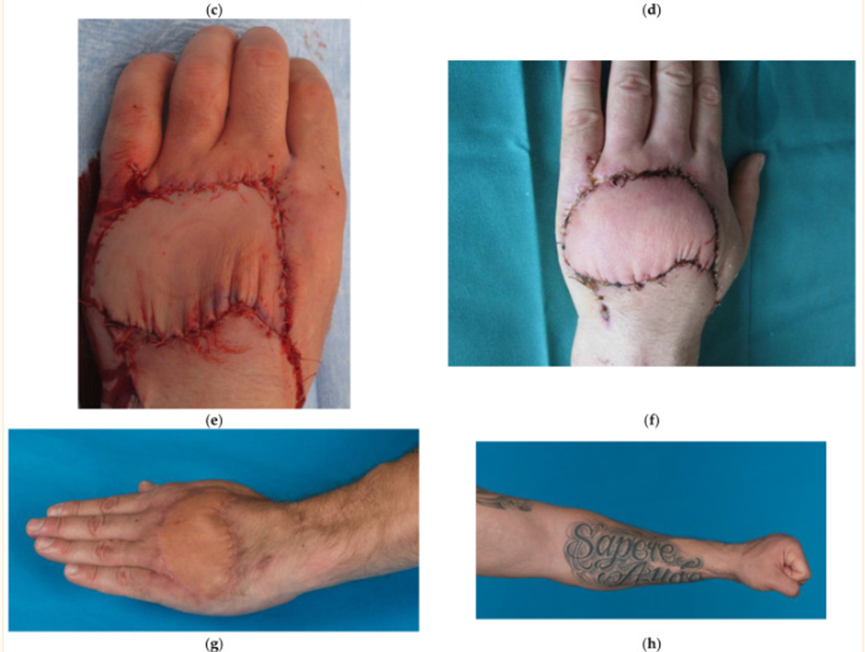
图2:(a) 40岁男性患者,非优势左手背全层化学烧伤,伸肌腱粘连;(b) 对烧伤皮肤进行清创和肌腱松解,产生30 cm2(6 cm×5 cm)的缺损;(c) 由于左前臂上有很大的纹身,从对侧前臂获得逆行游离静脉皮瓣。红色箭头表示要动脉化的静脉。蓝色箭头表示引流静脉;(d) 皮瓣就位,端对端吻合到桡背动脉的侧支,和(e)立即可见的再填充(约5分钟);(f) 第12天的情况,没有起泡、过度肿胀或变色;(g) 结果在6个月时,手指完全伸展;(h) 还实现了手指的完全屈曲。
3.
皮瓣转移和连接到手
当同一前臂用作皮瓣供区时,将皮瓣的连接静脉分开,在不松开止血带的情况下将皮瓣转移到手上。然后在松开止血带后止血。在显微镜下用10/0尼龙对所有皮瓣进行喂食和引流血管的端对端吻合,但3个皮瓣除外,其中对主要肢体动脉进行端对侧吻合:1个胫骨后动脉和2个桡动脉。选择作为供血管的皮瓣静脉总是首先与供动脉吻合,然后松开夹子,以便于立即填充皮瓣的血管树。然后对皮瓣的引流静脉进行吻合。在大多数情况下,这些静脉在吻合前夹紧时仍然是空的。只要有可能,就吻合2条引流静脉,形成大皮瓣。显微外科手术完成后,完成皮肤缝合。根据皮瓣的尺寸放置1个、2个或3个简单的毛细管引流管。
共有10名患者在术中注射5 mg/mL的吲哚菁绿(ICG)(ICG Pulsion©,Pulsion Medical Systems,Munich,Germany),并在手术台上观察到皮瓣的血管树——这发生在完成动脉和静脉吻合后。用红外摄像机对血管树模式(美国纽约州罗切斯特市柯达)进行视频记录,皮瓣尚未缝合到位,并且“倒置”。患者在最终设置后再次静脉注射额外的1 mL(5 mg)ICG,以记录良好的皮瓣血管化。
在所有病例中,记录动脉吻合和可见再充盈之间的时间。还记录了收割时间。记录所有为获得可见的再充盈和良好的静脉引流而进行的额外血管手术。
2.3. 术后管理
2.3.1. 术后立即处理将手、前臂和肘部包裹在厚重的敷料中,并在患者住院期间抬高5天。72小时后允许根据个人需要动员。所有患者术后每24小时接受10000 u肝素IV,持续4天。
由训练有素的护士每两小时监测一次皮瓣颜色、膨压、出血、肿胀和再填充时间,由外科医生每4小时监测一次达前72小时。还记录了皮瓣的任何起泡或表皮松解。在接下来的两天里,护士每隔3小时继续进行监测。
第一次换药发生在手术后5或6天(范围5至7天),除非出现任何坏死,否则在手术后9天(范围7至12天)开始压迫包扎和手部治疗。手部治疗和皮瓣训练是在肢体处于正常水平的情况下进行的,持续时间增加,患者对整个上肢进行间歇性的圆周运动,以改变皮瓣内的血压。
2.3.2. 术后长期管理所有皮瓣在临床上平均随访8个月(6-15个月)。在6个月的随访中,对一个皮瓣进行吲哚青绿研究。
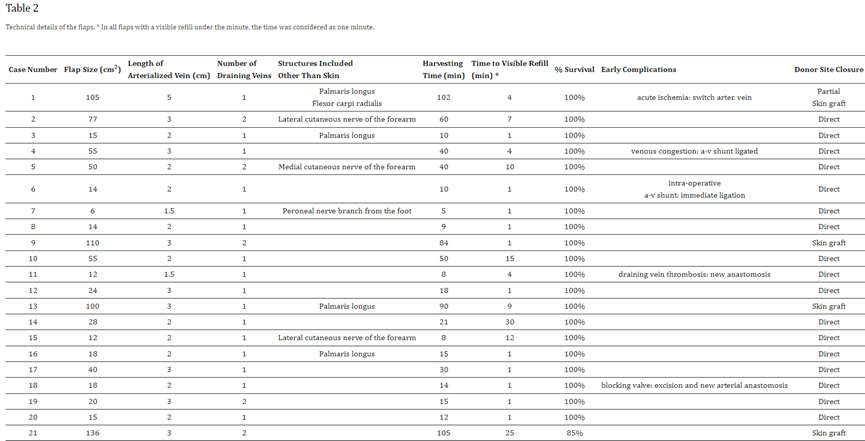
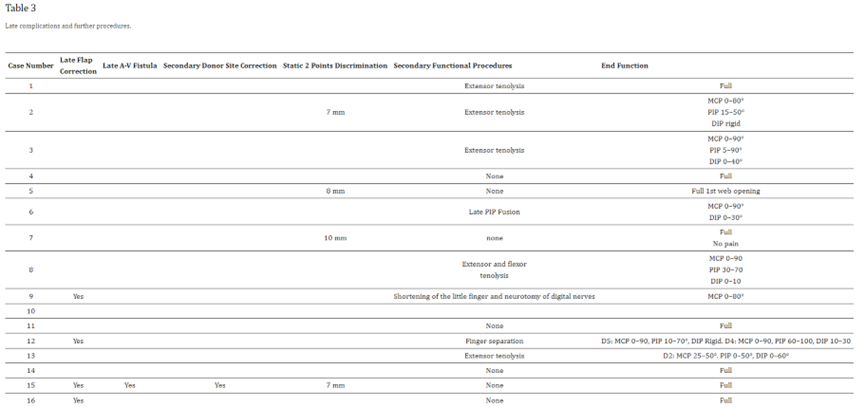
评估术中评估和术后立即评估包括表2中所示的参数。

3.结果
存活率和功能结果总结在表2和表3中。
3.1. 生存期、翻修、早期和晚期并发症
在31个皮瓣中,29个存活下来,无需进一步的表面置换手术(93.5%)。
在31个皮瓣中,有4个皮瓣需要翻修:2个最终存活,2个失败。这四个皮瓣的尺寸是可变的,包括三个小皮瓣和一个中等皮瓣。
经改良但最终存活的2个皮瓣分别为一个小皮瓣(6 cm2)和一个中等尺寸皮瓣(40 cm2)。单一介质瓣早期静脉充血,在翻修过程中,我们观察到A-V分流,并有通畅的引流静脉。我们结扎A-V分流器,然后观察到通过引流静脉的良好流量,而不是脉动流量。皮瓣只有一条静脉可供引流,我们没有进行任何进一步的手术。
在另一个病例中,我们对其进行了修订,皮瓣最终存活下来,我们在引流静脉吻合处发现了血栓形成。我们用另一种受体背静脉进行了新的吻合,并取得了成功。皮瓣很小(6 cm2),没有其他静脉可供引流。
在这两个病例中,我们在术后的头几天观察到进行性完全性浅表表皮松解。在接下来的几周里,表皮松解进展为浅表皮肤坏死,但皮瓣下的脂肪组织显然是可行的,并存活了下来。两个皮瓣均自发再上皮化,具有良好的美学和功能效果。
在两个失败的皮瓣中,两个皮瓣都有早期静脉充血,并在初次手术后3小时内进行了修复。在这两种情况下,引流静脉吻合是完全的,但观察到A-V分流,引流静脉显示出脉动的动脉流。在这两种情况下,A-V分流器均未结扎;然而,我们对皮瓣的同一引流静脉与新的背侧和较大的接收静脉进行了新的吻合。充血没有缓解,而且由于两个皮瓣都很小,没有其他静脉可供引流。他们最终都失败了,我们进行了第二次皮瓣修复。
在存活的29个皮瓣中,有2个皮瓣出现部分边缘坏死。在一个病例中,它代表了该系列中最大的皮瓣(136 cm2),我们记录了15%的浅表坏死,最终通过二次意图愈合。在基本收缩压为90mm Hg的患者中,皮瓣的缺血区域位于皮瓣的最远端。在第二个病例中,我们有大约5%的边缘坏死,自发愈合(图3)。这是一个80平方厘米的大皮瓣。
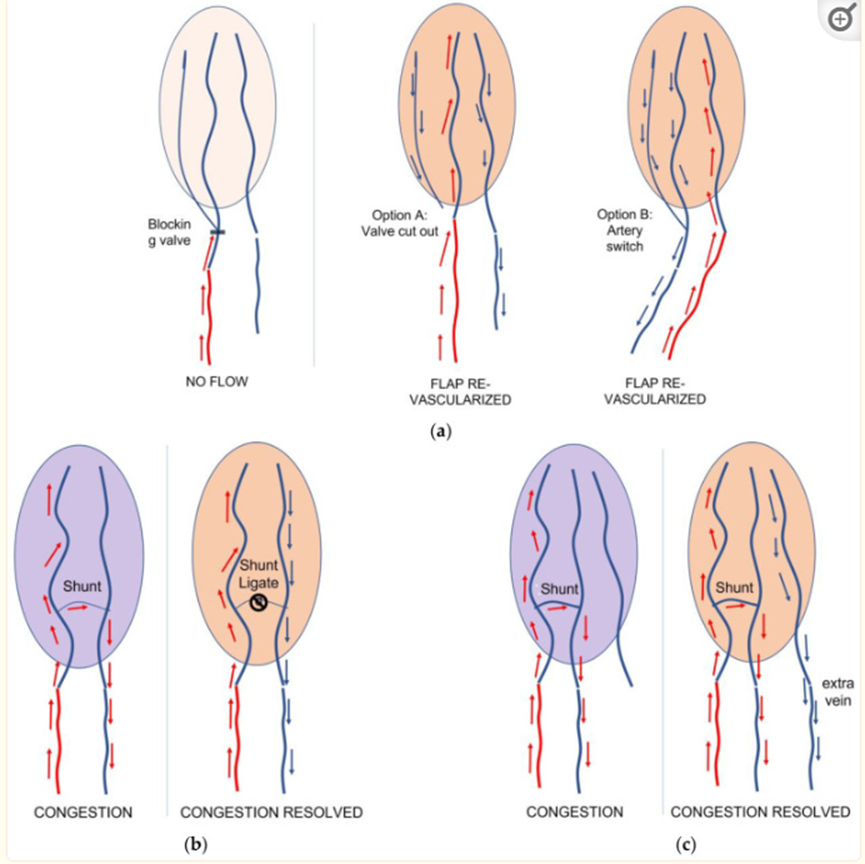
图3(a) 在皮瓣血运重建不足的情况下,皮瓣前的阻塞性瓣膜可能是原因;因此,我们建议对同一静脉或不同静脉进行更远端的吻合。否则,我们建议用引流静脉替代动脉化静脉。(b) 如果由于Artero-Venous(AV)分流引起充血,建议结扎;(c) 或者,可以吻合第二引流静脉以解决堵塞。
在一个病例中,皮瓣在大约术后6小时突然不再显示可见的再填充:在患者床边,怀疑有一个小血肿,并松开了三条缝线。血肿被轻轻地排出,小伤口保持开放。皮瓣存活下来,没有发生进一步的事故,小开口通过二次手术愈合。
在一个第一个网状空间的选择性病例中,我们有一个术后感染,用抗生素治愈,没有进一步的手术。
在两个病例中,当皮瓣已经愈合并恢复功能时,我们观察到晚期a-V分流。在这两种情况下,由于脉动静脉正好位于皮肤划片下方,我们决定结扎A-V分流器,以避免未来浅表损伤时出现大出血。初次手术后6个月进行的结扎并未改变皮瓣。
3.2. 收割时间和可见补货时间
我们记录了该系列的收获时间,平均43分钟(范围34-60)。耗时最长的皮瓣是从小腿上取下的大皮瓣,因为它包括两个不同口径的静脉系统(浅静脉和深静脉)。
动脉吻合和可见再充盈之间的时间平均为7分钟,范围为1-65。中值为1分钟,显示出早期可见再填充的趋势。小腿上的皮瓣在60分钟内显示出明显的再填充。
3.3. 术中微血管外手术
在两个病例中,观察到进食吻合静脉中的瓣膜在进入脂肪和皮肤桨之前阻断了输入动脉流。这导致只有一部分皮瓣显示出缓慢可见的再填充。在一个病例中,ICG证实了部分和不足的血管形成。在这两种情况下,选择作为喂养静脉的静脉与引流静脉一起清扫,并进行两次新的吻合。然后,我们观察到两个皮瓣上都有完全可见的填充物,它们存活了下来,没有任何进一步的并发症。在三例病例中,在静脉吻合后的术中观察到立即A-V分流。在两种情况下,立即结扎A-V分流器:然后我们观察到通过引流静脉的良好但不脉动的血流。在另一个病例中,我们成功地吻合了第二根静脉,但没有分流。所有皮瓣均存活,无进一步并发症。
3.4. ICG结果
使用ICG在术中对总共10个皮瓣进行了研究,首先“倒置”(图1b),以显示即时血管树和植入后的最佳血管形成。在八个皮瓣中,我们观察到输入动脉血液通过第一个瓣膜进入动脉化静脉的信号。此时,信号正在消失,但不久后在皮瓣的真皮边缘再次出现。手术室的灯重新打开后,这八个皮瓣在检查时显示出临床可见的再填充。这种行为可能表明静脉和动脉系统之间存在小的动静脉分流,可能在两个血管丛中的一个处:真皮下脂肪和真皮层之间的边界较深处,或真皮丛。
一个皮瓣显示真皮层的外周血运重建,但动脉化静脉和引流静脉之间的皮瓣内也有明显的a-V分流。这是一个小皮瓣,皮瓣中没有其他静脉可供吻合。决定将引流静脉与较大的背静脉吻合后再灌注。ICG的行为没有改变。皮瓣最终失灵了。
其中一个皮瓣显示,在进入皮瓣之前,材料静脉流动非常缓慢,真皮信号不完整。当灯打开时,皮瓣仅在靠近动脉化静脉入口点的部分显示出部分可见的再填充。我们决定将引流静脉切换为供血动脉,并使用第三根静脉作为引流静脉。ICG显示出良好的血运重建,并且存活下来,没有进一步的问题。
3.5. 供区发病率
四个皮瓣用植皮部分闭合。均为大面积皮瓣(面积>70 cm2)。两名患者(病例13和病例21)对供体部位的外观不满意,其中一人要求进行手术矫正,而另一人(病例21)不希望进行任何矫正。一名患者(病例22)从对侧采集了一个相对较大的皮瓣,由于狗耳朵轻微,对直接闭合后供体部位的外观不满意。这个病人要求手术矫正。使用包括前臂皮神经在内的复合皮瓣的患者均未出现神经性疼痛,也未抱怨前臂受影响部分的感觉受损有限。使用包括肌腱的复合皮瓣的患者中,没有一人抱怨术后手部或前臂功能受损。
首选
4.讨论
静脉皮瓣和游离静脉皮瓣早已为人所知和争论不休。主要关注的问题一直是生存的不可预测性和监测的困难[10]。文献也并非单一,有几篇论文发表了这些皮瓣的良好结果和可行性,但未能以令人满意的方式解释其生理学[10,11,12]。除此之外,在过去的几年里,炒作主要是关于浅旋下穿支(SCIP)皮瓣。SCIP皮瓣是一种非常通用的皮瓣,相对容易收获,可以提供柔韧的薄皮肤,供体部位发病率较低,并有可能包括血管化骨移植物[13]。尽管如此,逆行游离静脉皮瓣仍具有以下优点:
1.它们易于快速采集,可以轻松地将肌腱和神经包括在内进行复杂的重建。与自由静脉皮瓣的其他配置不同,输入和输出血管位于皮瓣的同一侧,这对外科医生设置皮瓣和设置血管配置至关重要。
2.
它们提供柔韧的皮肤,尤其是从前臂、小腿或足背处采集时。如果患者的BMI非常高,可以从脚上取下柔韧薄的皮瓣,也可以是复合的。对柔韧皮肤的需求似乎与高加索人群有关。
3.
它们可以作为传统版本的对应皮瓣从身体的每一个部位采集,使其在需要无接触组织转移的特定情况下很容易获得。
在逆行动脉化自由静脉皮瓣中,输入的动脉流被关闭的瓣膜推向皮瓣的外围。这种机制产生了一种有趣的、迄今为止无法解释的现象,即这些皮瓣的可见血运重建和可见的再填充。图2:
在我们的系列中,我们报告了相对较高的存活率,以及大型逆行静脉皮瓣的成功。我们在以下几点总结了我们的发现,希望有助于理解和使用这些特定的皮瓣。
生存率:我们的生存率是93%。我们失去了两个均显示静脉充血的皮瓣,这是由于在这两个病例中没有结扎的A-V分流器造成的。在这两个皮瓣中,我们将引流静脉与新的受体静脉重新吻合。这一解决方案已被证明是不够的。在所有其他显示A-V分流的皮瓣中,或者当我们吻合额外的引流静脉时,皮瓣存活了下来。可以说,如果我们能在失去的两个皮瓣上进行充分的A-V分流结扎,我们可能会有更高的存活率。正如已经报道的[15],立即结扎A-V分流似乎对这些皮瓣的生存至关重要。由于正常和不需要的a-V分流器之间的差异以及输入和输出系统之间的精细血管连接可能在手术中难以识别,在真正的a-V分流的情况下,我们注意到(a)皮瓣迅速充血,在1秒内可见再填充;(b) 引流静脉以与动脉化静脉同步的方式强烈脉动;和(c)通过保持血管连接并将皮瓣倒置,在放大倍数下很容易发现A-V分流器。
设计:通过分析我们系列的不同皮瓣设计,我们制定了以下一套逆行动脉化自由静脉皮瓣设计指南。皮瓣的尺寸应略大于缺损处:无论静脉引流是否良好,术后皮瓣都会膨胀。相对于供体肢体的主轴的倾斜设计对于更好的直接闭合是优选的,同时允许包括更多静脉的可能性。有助于直接闭合皮肤的最佳配置是使皮瓣的主轴从近端/尺骨向远端/桡骨定向。动脉化静脉最好位于皮瓣的中心,但这不是强制性的。如果选择动脉化的静脉在进入皮瓣之前有一些侧支,请注意,因为很可能在这一点上会出现皮瓣外的瓣膜,从而损害皮瓣的良好血管性。如果皮瓣不包括许多静脉,则应始终检查供血动脉化静脉和引流静脉之间的连接支是否立即进行a-V分流,并如文献中所述进行结扎。根据我们的经验,如果可能的话,最好吻合两条引流静脉。
监测和修正:临床监测过程与传统的游离皮瓣相同:临床上再填充物的消失与输入流的停止有关。皮瓣充血伴肿胀、皮肤变黑伴边缘深色斑点、大量边缘出血和体温过低是由于引流静脉血栓形成或皮瓣内高流量A-V分流引起的静脉问题的迹象。这些是立即翻修的适应症,与传统筋膜皮瓣完全一样。尽管这听起来很明显,但应注意不要将逆行动脉化自由静脉皮瓣的临床静脉充血判断为准生理性:这些皮瓣的血液动力学性质与更传统的顺行动脉化静脉皮瓣非常不同,它们密切再现了传统筋膜皮自由皮瓣的外观和行为。与传统筋膜皮瓣不同的是,已经观察到不同的再填充速度,从1.5秒到3秒,在大皮瓣内具有不同的再充填速度。再填充速度本身似乎不是预测拥堵的相关预后标志,而是再填充速度随时间的变化。在图3中,我们总结了在血液输入不足或a-V分流的情况下的建议。
尺寸:在文献中,如果游离静脉瓣的表面为10 cm2,则认为其较小,如果其表面为25 cm2,则视为较大[2]。我们稍微改变了这个定义,在我们的系列中,我们只考虑了9个同样大的皮瓣(77-136 cm2)。如果我们使用吴使用的分类,我们的系列实际上将包括15个大皮瓣。我们认为,这一发现至关重要,因为大多数文献都集中在小静脉皮瓣上,很少有更大尺寸的皮瓣[7]。在我们的系列中,没有一个大皮瓣失效,对我们来说,大皮瓣比小皮瓣更安全。这说服我们在选择性病例中也使用它们,在我们的31个皮瓣系列中,有13个具有选择性适应症(图4)。
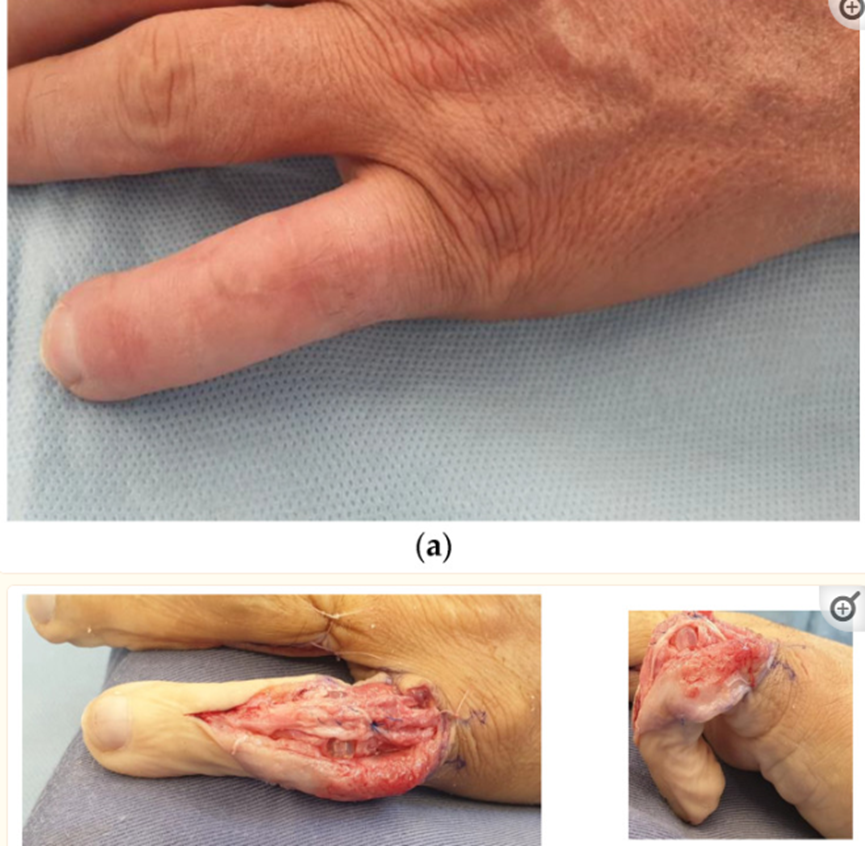
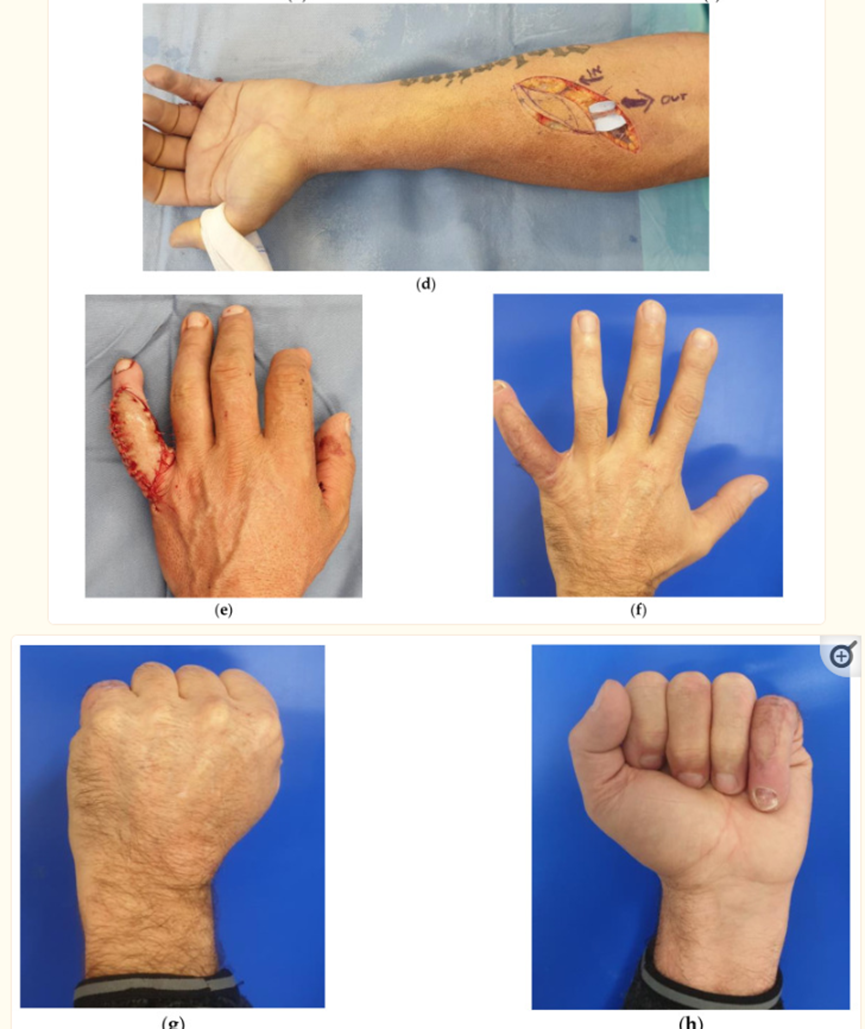
图4(a) 51岁男性患者,皮肤退缩,伸肌腱粘连,非优势左手小指背创伤后指间关节近端关节炎;(b,c)肌腱松解术,用硅橡胶植入物进行关节置换,并加强伸肌腱——显示了被动可能的最大屈曲;(d) 从同一前臂采集逆行游离静脉皮瓣;(e) 指背皮肤重建——动脉化静脉与无名指尺指动脉首尾吻合,解剖后移到小指;(f–h)在6个月时获得良好的手指伸展和良好的屈曲效果。
生理学:已发表的文献报道,静脉皮瓣皮肤岛的血管供应主要来自真皮丛[16]。然而,逆行游离静脉皮瓣的确切生理行为尚未得到明确证明[4,8,11]。有几个因素值得考虑:最近的研究表明,在顺行自由静脉瓣中结扎静脉,输入血液流向瓣膜,可以产生与逆行自由静脉瓣相同的效果:可见的临床再填充。在我们用ICG研究的皮瓣中,我们观察到进入的动脉血的荧光从第一个静脉瓣水平的动脉化静脉“消失”,然后从出血的真皮斑点“重新出现”在真皮层。真皮处荧光的再现与皮瓣的皮肤桨的可见再填充有关。这两个因素表明,在真皮下或真皮丛的水平上,进入的动脉血液可能从静脉系统切换到动脉系统。简单地说,这应该发生在第一次遇到的神经丛的水平上,即脂肪组织和真皮之间的深层神经丛。我们记录的另外两个因素证实了这一解释:(1)在大皮瓣中靠近动脉化静脉进入点的最快再填充时间表明,在该区域附近,静脉引流系统在某种程度上“充血”。对我们来说,最简单的答案是,在动脉化静脉进入点附近,引流仅通过两个系统中的一个,很可能是真皮丛的小静脉。(2) 在我们因静脉充血而修正的两个皮瓣中,我们观察到进行性表皮松解进展为皮肤坏死,而皮瓣的整个皮下组织存活下来。这两名患者不需要任何进一步的手术,因为缺损自发地重新上皮化。真皮和皮下的这种不同行为表明这些皮瓣的血液动力学功能是双重的。
适应症:我们的适应症包括急性创伤、急性感染、选择性瘢痕挛缩和第一网挛缩。可以说,最有趣和最新颖的适应症是选择性适应症,即用感觉性皮肤进行大的第1网重建的可能性,用柔韧和薄的皮肤进行指背肌腱关节松解的可能性,以及轻松包括肌腱的可能性。
首选
5.结论
动脉化逆行游离静脉皮瓣已被证明与其他配置的静脉皮瓣表现不同,并且是安全的。它们是显微外科医生手中的一种有用工具,可以被视为重建四肢复杂复合缺陷的主要工具。尽管如此,它们的生理学仍不清楚,需要进一步的研究来帮助进一步了解它们的行为。
本信息并非旨在或暗示作为专业医疗建议的替代;不应在任何医疗紧急情况下使用,也不应用于
任何医疗状况的诊断或治疗。所有医疗紧急情况请拨打120。




