
烧伤中的周围神经病变和神经压迫综合征
艾米·L·斯特朗 1,沙伊莱什·阿加瓦尔 2,保罗·S·塞德纳 2,3,本杰明·列维 2,4,
1杜兰大学医学院干细胞研究与再生医学中心,路易斯安那州新奥尔良
2密歇根大学健康系统外科,整形与重建外科科,安娜堡,密歇根州
3密歇根大学生物医学工程系,安娜堡,密歇根州
4密歇根大学安娜堡烧伤/伤口与再生医学实验室
摘要
周围神经病变和神经压迫综合征会导致烧伤后显著的发病率。患者出现疼痛、感觉异常或特定神经分布的无力,或出现全身性周围神经病变。症状可能在住院后一周内到伤口闭合后数月不等出现。虽然目前的治疗需要手术释放被压迫或受压的神经,但对于无明显神经压迫迹象的周围神经病变,仍需更多研究开发治疗方法。研究表明,周围神经病变也可能由血管堵塞、炎症、神经毒素产生导致细胞凋亡以及烧伤损伤导致神经直接破坏引起。更好地理解烧伤后神经病理性疼痛发病机制的分子和细胞机制,对于开发新干预措施至关重要。及早有效治疗以减少周围神经病变和神经压迫综合征的长期后遗症,将带来更好的治疗效果。在本综述中,我们将讨论周围神经病变和神经压迫综合征与烧伤相关的自然病程、诊断、当前治疗方法及未来潜在干预方向。
关键词:神经压迫综合征,周围神经病变
简介
周围神经病变和神经受压综合征会导致烧伤后发病,且往往难以识别和管理。周围神经受压或受压与常见的疼痛、无力和感觉异常症状相关,通常需要急性减压筋膜切开术或剥离术。肌肉萎缩和无力是神经受压的晚期症状,会根据受影响的神经出现不同的症状。烧伤后周围神经病变和神经压迫综合征也可能通过瘢痕组织或异位骨的形成延迟出现。1 异位骨化(HO)是指非骨组织中新骨的形成。虽然HO是一种罕见但众所周知的烧伤并发症,它会导致活动范围减弱、关节疼痛和/或肿胀,或神经功能缺损。它最常涉及肘关节,常导致尺神经受压症状,无论烧伤部位如何。无论原因如何,周围神经病变或神经受压综合征的发生通常在烧伤后期才被发现,导致本已因烧伤功能受限的患者日常生活活动受到显著影响。因此,烧伤后周围神经病变和神经压迫综合征仍是一个未被解决的挑战,需要及时准确诊断和治疗。
流行病学
周围神经病变与烧伤的关联被发现,患者比例根据研究方法的不同,从2%到52%不等。3–10对烧伤患者进行电诊断评估和临床评估的研究显示,周围神经病变的发生率在11%至52%之间较高(见表1)。3–6烧伤后神经病变的发生情况最早由亨德森及其同事于1971年详细描述。在接受电诊断测试的249名住院烧伤患者中,有44人表现出两条或以上神经的传导减缓。1977年,一项前瞻性研究分析了一组烧伤患者,作者发现66名患者中有24人(36%)出现周围神经病变,且临床证据无力。4 Helm及其同事对另外88名烧伤患者进行了评估,并通过电诊断测试确认46名患者(52%)为周围神经病变。5 最近,Kowalske等人发现单神经病变和/或广泛性周围神经病变的发生率总计为11%。6 这些前瞻性研究中发病率的较大变异性,很可能归因于受伤总表面积(TBSA)和烧伤深度的显著变异性,因为研究显示,较严重的烧伤与周围神经病变的发病率增加相关。
表1。
烧伤后周围神经病变的流行情况。
学习 | 年份 | 研究类型 | 研究结果 |
Margherita 等人。 | 1995 | 展望 | 6周时,27%的患者周围神经病变持续性。 |
| | |||
Hayes等人。 | 2002 | 展望 | 6个月后,78%的患者仍存在周围神经病变。 |
12个月后,仍有56%的患者存在周围神经病变。 | |||
| | |||
施耐德等人。 | 2006 | 回顾 | 周围神经病变患者症状从7±0.8个月开始出现改善。 |
| | |||
吴等人。 | 2013 | 回顾 | 大多数患者报告症状主观改善(82%),18%患者在4个月内无改善。 |
在新标签页中打开
相比之下,依赖临床诊断后进行电诊断测试(包括神经传导研究)的研究,发生率明显较低,范围在2%到7%之间(见表1)。在这些研究中,Dagum等人发现,121名烧伤患者中有9人(7.4%)被发现患有严重的外周神经病变。1993年,Marquez等人进行了一项回顾性研究,显示800名患者中有19人(2%)出现周围神经病变。8 本回顾性研究中研究的患者在最初出现神经病理性疼痛后被转诊至三级电诊断中心进行电诊断检测。Lee等人和Tamam等人进行的进一步回顾性研究分别显示发生率为4%和7%。9,10这些回顾性研究的发生率可能较低,因为它们依赖临床诊断,而临床诊断的敏感度可能不如电诊断研究。
准确量化周围神经病变的真实发生率仍是挑战,因为这需要在受伤时及愈合期间的不同时间进行诊断测试,耗时、昂贵且可能让患者感到不适。额外的变量如TBSA烧伤和烧伤深度,增加了评估真实发病率的难度。此外,由于对烧伤患者实施的全面疼痛控制方案,神经性疼痛可能临床上难以察觉。
疾病的发病
据报道,烧伤后神经性疼痛最早在住院第一周就会出现。11–14然而,其他报告显示,神经压迫综合征在初次损伤后50至130天之间出现。15,16Marquez及其同事推测,诊断延迟可能与多种因素有关,包括最初病情的严重程度、患者从原始烧伤中恢复时对神经性疼痛的敏感程度,以及患者开始恢复日常生活时疼痛加剧。8 第二个论点是压迫性神经病变是进行性的。6,8综合而言,早期识别神经性疼痛对于适当治疗患者并减少长期疼痛的后遗症至关重要。
单神经病变、单神经病多重性及多发性神经病
多个因素与烧伤后周围神经病变发生率显著增加有关(见表2)。这些因素包括年龄超过20岁、导致全层烧伤的伤害,以及烧伤表面积超过20%。6,17烧伤患者所经历的周围神经病变类型进一步细分为单神经病变、单神经病多重性和多发性神经病变。神经病变类型的发展已被证明与损伤机制、TBSA损伤百分比以及全层烧伤的百分比有关。
表2。
周围神经病变发生的风险因素。
学习 | 年份 | 研究类型 | 没有。伴有 | 诊断标准 | 研究结果 |
Henderson等人。 | 1971 | 展望 | 249人中的36人(15%) | 肌电图/神经电刺激 | 多发性神经病变在烧伤TBSA超过20%时更为常见。 |
| | |||||
Marquez 等人。 | 1993 | 回顾 | 19人/800人(2%) | 临床评估后进行肌电图/神经系统检查 | 大多数周围神经病变患者有多条神经受累(三条或以上)。 |
在出现周围神经病变的患者中,69%严重烧伤,TBSA超过20%。受影响的神经数量与全厚度烧伤区域相关。 | |||||
| | |||||
Khedr 等人。 | 1997 | 展望 | 16件(29%) | 肌电图/神经穿细胞检查(EMG/NCS)后进行临床评估 | 56%的患者被诊断为单神经病多发性。31%的患者被发现广泛性周围神经病变。 |
20岁以上、全层伤口烧伤及TBSA相关的神经病变患病率>较高,>20%。 | |||||
| | |||||
考尔斯克等人。 | 2001 | 回顾 | 572人中的64人(11%) | 临床评估 | 在出现周围神经病变的患者中,56人(88%)为单神经病变,18人(28%)为多发性神经病变。在这些患者中,10人(16%)同时患有单神经病变和多发性神经病变。 |
在年长(>40岁)、病情危急、有电击损伤或有酗酒史的患者中,神经病变与严重烧伤相关的患病率更高。 | |||||
| | |||||
李等人。 | 2009 | 回顾 | 868人中的35人(4%) | 临床评估后进行肌电图/神经系统检查 | 火焰损伤和全层烧伤在周围神经病变患者中最为常见。 |
| | |||||
Tamam 等人。 | 2013 | 回顾 | 648人中的47人(7%) | 临床评估后进行肌电图/神经系统检查 | 周围神经病变患者中,68%为单神经病变,42%为多发性神经病变。 |
单神经病最常见的病因是低压电损伤(<1000伏)(50%)。 | |||||
在新标签页中打开
肌电图,肌电图;神经传导检查。
单神经病的特征是无力和感觉丧失,且符合特定周围神经分布的模式。Marquez及其同事证明,孤立性单神经病的发生率为19%。8 孤立性单神经病是由局部因素损伤神经引起的。研究表明,单个神经或神经束的损伤可以通过剥皮切开术、筋膜切开术或多次肌肉注射引起医源性损伤。18 损伤也可能由环状烧伤、厚重紧绷料或HO压迫引起。19 夹板固定、剧烈运动或骨骼悬挂时的错误姿势也被证明会导致单神经病变。因此,在执行这些手术时必须非常谨慎,以最大限度地减少术中和术后医源性原因。
电击烧伤也与单神经病的发展有关。电烧伤导致神经损伤的发生率最高,因为电击路径阻力最小,神经阻力最小,其次是血管、肌肉、皮肤、肌腱、脂肪和骨骼(按阻力递增的顺序)。20 电流产生的热量可能直接引起神经损伤、神经周围瘢痕组织形成,以及因损伤后组织水肿引起的神经病变。6,21Tamam等人发现,90%的电损伤患者出现单神经病变。10 在对烧伤病房住院的17年回顾中,22%的触电患者发现了永久性神经损伤。上肢最常受累,正中神经和尺神经最常受损。22
单神经病多重性是身体不同部位两个或多个周围神经同时功能障碍的表现。单神经病多发性被报道为最常见的周围神经病变类型,发生率为56%至69%的烧伤患者。8,17研究显示,单神经病多重性在涉及TBSA超过20%且全层烧伤超过15%的患者中更为常见。8,17烧伤较严重的患者更可能发展为单神经病多重性。
相比之下,多发性神经病变或广泛性周围神经病变的特征是远端感觉丧失和对称模式的无力,在烧伤患者中最为罕见。对于严重烧伤,周围神经病变的患病率尚未超过20%。烧伤后多发性神经病发展的风险因素包括年龄较大(>40岁)和在ICU住院时间较长(>20天)6。有趣的是,研究发现周围神经病变的症状通常在受伤后几个月内逐渐减轻。5
机制
疼痛在神经元网络中被处理,神经元、小胶质细胞和星形胶质细胞之间的相互作用对于慢性疼痛的起始和维持至关重要。胶质细胞(如星形胶质细胞和小胶质细胞)的激活,通过胶质细胞与神经元之间的相互作用,促进了慢性疼痛的发病机制。23–26星形胶质细胞的活化导致核因子κB、细胞外调控激酶和Jun N末端激酶信号通路的上调,而脊髓小胶质细胞的激活则激活p38丝分裂原激活的蛋白激酶。27–33这些关键信号因子在星形胶质细胞和小胶质细胞中被激活,产生促炎细胞因子,包括TNF-α、白介素-β(IL-1β)、一氧化氮、前列腺素和促神经激素,这些物质在烧伤损伤后尤为重要。25,26这些炎症介质反过来增加环氧合酶-2(COX-2)活性,导致周围伤害感受器敏化并产生慢性疼痛。34,35
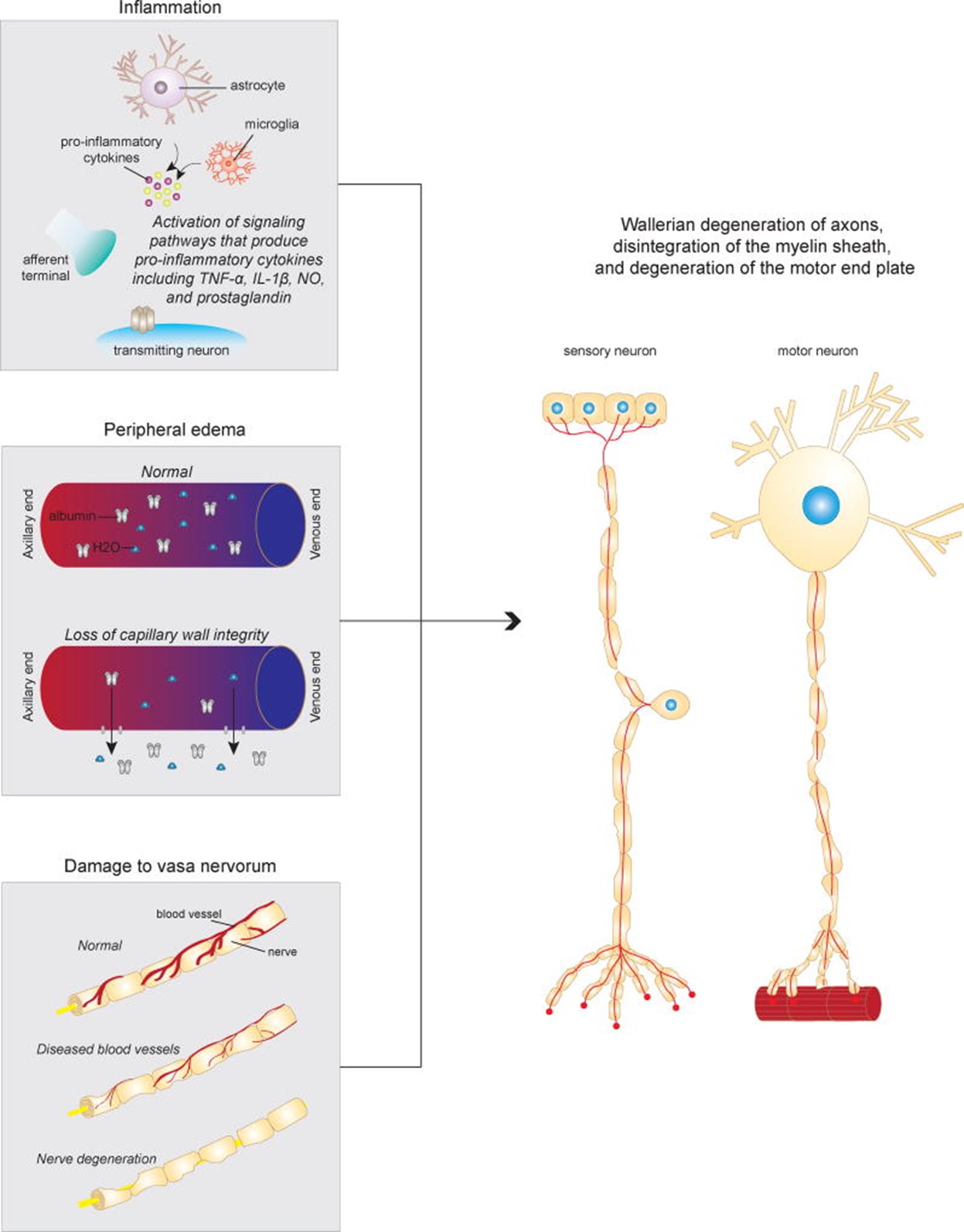
关于烧伤后运动和感觉传导速度的降低,多个动物模型在我们理解病理生理机制方面发挥了关键作用(见图1)。在大鼠中,烧伤后神经纤维的组织学评估显示轴突发生沃勒退化、髓鞘解体以及运动端板退化。36,37组织学研究已证明大轴突的口径会降低。36,37此外,烧伤后血小板聚集增加、纤维蛋白沉积加速和血栓形成已被证明,导致血管堵塞神经血管。38,39其他研究表明,皮肤烧伤会促使受损的表皮和真皮细胞释放大分子,增加间质性肿瘤压力并刺激液体流失,导致水肿形成。40,41此外,受损细胞分泌炎症性细胞因子,已被证明能激活炎症反应通路。这些局部和全身反应被假设影响周围神经传导速度的变化,短期和长期导致神经病变。38–41
图1。
在新标签页中打开
烧伤后周围神经病变的潜在机制。受损细胞会释放炎症性细胞因子,这些细胞因子很可能激活炎症反应通路。受损细胞中的大分子会增加间质性肿瘤压力,并刺激液体流失,导致水肿。烧伤导致细胞因子和趋化因子的释放,还会导致血小板聚集、加速纤维蛋白沉积和血栓形成,这可能导致血管神经闭塞。累积效应是轴突的沃勒退化、髓鞘的解体以及运动端板的退化。
除了患者可能经历的局部和全身反应外,其他患者也可能在完全不同且远离烧伤部位的区域出现局部神经病变症状。1979年,Sepulchre等人提出,循环的烧伤神经毒素可能导致远离原始烧伤区域的神经病变。42 Monafo和Eliasson在热损伤大鼠模型中进一步证明了这些发现。烧伤导致神经毒性因子积累,进而导致传导阻滞进展,最终导致烧伤部位远处周围神经病变。43 其他动物模型显示,烧伤仅4%的比例可能影响烧伤处远处的神经。烧伤后,炎症性细胞因子如肿瘤坏死因子α(TNF-α)会释放,这些因子已被证明通过改变伤害感受纤维的结构完整性,介导对伤害感受的系统性影响。因此,系统性影响被推测为远处神经病变。
当前治疗与未来方向
周围神经病变
目前,治疗疼痛的黄金标准是阿片类药物用于神经病理性疼痛。吗啡自19世纪以来就被使用,如今是动物模型和人类中最广泛使用的烧伤痛、神经性疼痛和炎症性疼痛治疗方法之一,见45–47,48,49。还有多种其他基于阿片类药物的烧伤疼痛治疗方案,效力和副作用各异。研究表明,芬太尼能有效减轻人类的神经性疼痛。还有50种非阿片类药物,包括加巴喷丁,用于减轻疼痛并减轻与烧伤相关的焦虑。吗啡和加巴喷丁联合治疗在较低剂量下比单独使用任何药物都能带来更强的镇痛效果。此外,这种组合还导致烧伤患者的阿片类药物使用和敏感度整体下降。大多数情况下,烧伤后13个月疼痛缓解。然而,40%的烧伤患者在原始损伤后数月仍持续神经性疼痛,表明需要进一步研究以识别除现有药物外的替代治疗方式。目前管理周围神经病变疼痛的方法旨在控制症状,但这些方法无法消除患者的神经性疼痛。
近年来,自身脂肪移植因其促进伤口愈合的再生特性以及缓解烧伤引起的神经性疼痛的能力而受到广泛关注。52,53脂肪移植的机制涉及机械性和内分泌效应的结合。机械效应释放纤维化组织,缓冲损伤区域及附近的感觉神经,而内分泌效应则释放干细胞和成熟脂肪细胞的生长因子和细胞因子,促进再生。54 最终结果是疤痕床的结构重塑,正常与异常组织之间界面的再生。在大鼠烧伤模型中,自身脂肪移植显著缓解了烧伤引起的瘢痕,减轻了机械性异痛。55 此外,脂肪移植通过分泌抗炎因子改善神经性疼痛,减少脊髓背角中的COX-2、诱导性一氧化氮合酶、IL-1β和TNF-α。促炎细胞因子的减少进一步减少了脂肪移植后脊髓背角内的凋亡。56 然而,需要更多大规模的双盲临床试验以证明自身脂肪移植相较于当前标准治疗的疗效。57
其他较微创的干预措施包括经颅直流电流刺激(tDCS)和体感康复,但这些干预措施在转化为临床实践前仍需更多更大规模的研究。慢性神经性疼痛与运动皮层抑制功能缺陷相关,表现为皮层内抑制降低。58,59在一组病例系列中,三名烧伤后慢性神经病理性疼痛患者被随机分配接受一次经颅直流电流刺激(tDCS)治疗。60 tDCS的原理包括在头皮上施加弱、恒定且直流的电流,以调节运动皮层。虽然单次tDCS治疗未改变临床结局,但整体皮层内抑制有所增加。60 相比之下,体感康复被提出以重新调教患者识别正常感觉。神经性疼痛被描述为神经系统受损个体感知到的感官体验的并发症或误判,烧伤患者主要是其周围神经系统。在病例系列中,大多数患者(76%)在体感康复后表现出显著改善。61 这些研究不仅强调了更微创干预的潜在疗效,也强调了联合治疗在烧伤后神经病变中的潜力。
尺神经、桡神经和正中神经减压
对于神经压迫或受压,早期伤口切除已被证明可以预防严重神经损伤,且在急性环境中给予适当的支持治疗,显著降低了长期神经系统并发症的可能性。37 Sheridan等人回顾了659名患者,发现在需要手术的上肢神经压迫或受压患者中,81%的在积极及时治疗后最终恢复了手部正常功能。62 不幸的是,在重症患者中诊断压迫性神经病变或确定其病因往往极为困难。
烧伤后最常被压迫的神经是肘部水平的尺神经。尺神经分布中可见感觉异常和觉醒,严重情况下可能导致小指和无名指尺半部的感觉丧失。尺神经起于臂丛内索,沿远端和后方行进,伴随上尺侧副动脉,穿过内侧肌间隔。尺神经在内上髁近端8厘米处穿过斯特鲁瑟斯筋膜,这是一层筋膜层,从肱三头肌内侧头延伸至内侧肌间隔。尺神经进入肘管时,尺神经前方被内侧上髁包围,外侧被尺肱韧带包围,后方为奥斯本筋膜。
尺神经压迫时,肌肉下移位并从起点伸长屈肌,为尺神经提供宽敞的新通道。患者仰卧,肩部外展并外旋,肘部伸展时,应在肘部前内侧、内上髁前侧切开一个8厘米的C形切口。切口应穿透皮肤和皮下组织。通过皮肤瓣膜,可以识别并保护内侧前臂皮神经。此时尺神经应位于前臂内侧肌肉间隔后方,近端,沿内侧上髁远端延伸。在神经减压和移位过程中,应将Struthers弓、内侧肌间隔、奥斯本筋膜和肱腕尺骨(FCU)两头之间的腱膜分离。神经动员应在内侧上髁近端至少8厘米处、远端5厘米处进行。可以在屈肌旋前起点下方放置大型止血钳,使常见屈肌旋前腱膜更为明显。应分开总屈肌旋前腱膜,使神经向前移位。腱应用不可吸收缝线修复,形成一条新的宽敞隧道,且无压迫。皮下组织应闭合,皮肤边缘应重新贴合。对于肘部尺神经受压的烧伤患者,早期识别和手术治疗对于处理急性症状和预防长期后遗症至关重要。
在特定情况下,桡神经也被证明会被压迫。患者通常在桡动脉管上方出现深层疼痛,通常位于外侧上髁远端5厘米处,肱桡肌(BR)后方。如果不确定受影响的神经是哪条神经,局部麻醉可以帮助诊断桡神经受压,因为桡神经阻滞成功后应能实现桡神经支配肌肉的瘫痪和疼痛缓解。桡神经起于臂丛后脊。它从外侧上髁前方进入前臂。桡神经分为浅层感觉支和深运动支。浅支位于BR下方,出现在BR和桡腕长伸肌腱之间,位于手腕近端7厘米的皮下平面。深部运动神经在主干分裂前从主干分离。最常见的压迫部位是在回背肌浅层近端,回旋肌形成纤维弓,称为弗罗斯弓。还有一种靠近弗罗斯弓的交叉血管,称为亨利牵引绳,可能压迫桡神经。桡动脉管长5厘米,内侧由肱二头肌腱、肱二头肌腱、肱腕伸肌(ECRB)和肱二头肌(BR)包围。隧道底部由径向头关节囊组成,BR构成横向向前的屋顶部分。桡骨肱骨关节是桡动脉隧道最接近的部分,终点位于Froshe拱廊的远端。在径向隧道内,有四个潜在的压缩部位:位于桡骨头前方的纤维带、扇形血管牵引带、ECRB的腱状边缘以及Frohse的拱廊。
切除桡动脉隧道内潜在压迫部位对于释放桡神经至关重要。首先,术前让患者在肘部弯曲,前臂保持中立位置,从而识别BR和ECRL。这个动作会突出BR肌肉。BR与ECRL之间的沟槽有标记,应通过8厘米切口识别。应利用BR和ECRL之间的血管面来暴露桡动脉管和外侧上髁。在BR和ECRL之间分开后,放置牵开器以暴露下方的回旋肌。弗罗斯拱廊的边缘被识别并切割。识别交叉血管(亨利牵引绳),并结扎这些血管,以消除桡神经可能受压的来源。BR与ECRL之间的间隔由可吸收缝线封闭。术后无需引流管,但应使用软敷料。
在严重创伤中,可能需要腕管松解术以解除正中神经的受压。开放性腕管松解仍是标准治疗方法,因为它可以直接观察解剖结构并有效减压正中神经。正中神经的掌状皮支位于距腓骨褶皱径2毫米或距鞘间凹陷5毫米。该神经起始于腕部褶皱近端8厘米处,紧邻尺侧至桡腕腕屈肌腱(FCR),终止于腕部颈部远端4.5厘米处。正中神经的回回运动支也常位于桡线方向。应注意避免损伤这两支正中神经,因为会发现感觉和运动功能缺损。腕管是一个刚性、狭窄且坚硬的纤维骨-骨空间,包含九条屈肌腱和正中神经。管底由腕骨和腕掌关节组成的凹弧形,其上覆有韧带。管的顶部是横腕韧带(TCL)。
为释放腕管内的正中神经,可使用与拇指骨褶平行的纵向略微弯曲切口。患者仰卧时,可在近端臂施加止血带。应注射含1%利多卡因的局部麻醉剂,配合静脉镇静进行麻醉。通常不需要全身麻醉,但可根据患者要求使用。切口应置于安全区,通常距离鞘间凹陷尺距5毫米,与第三个腹湼间相对于。此切口可减少正中神经掌皮支的损伤发生率。切口应进一步延伸至腕部褶皱,进入前臂远端,穿过皮肤和皮下组织,揭示掌筋膜的纵向纤维。掌筋膜应被识别并沿掌长尺缘方向纵向分割,露出更深的TCL。屈肌逆转近端应暴露至前臂腕部折痕近端2厘米,外侧屈肌腱应暴露。在近端屈肌逆转器处应进行纵向切口,但要小心保护正中神经,紧邻视膜深处。使用虹膜剪刀,在正中神经直接可见且受保护的情况下,屈肌逆转应尽可能向近端释放。随后应在远端至腕部褶皱处完成松解。接着,将TCL沿正中神经尺缘沿近端至远端沿纵向急划分。切口应沿远端进行,直到遇到浅掌动脉弓。正中神经松开后,应解除止血带,并实现适当的稳态。应修复掌筋膜,在神经与皮肤之间形成屏障。皮肤应重新接近并用水平或垂直的床垫缝线闭合,以突出皮肤边缘。在进行开裂前,可使用Xeroform纱布和无菌穿衣覆盖手术伤口。
异位骨化
关于HO及其对烧伤患者神经病变的影响,早期研究因复发率高而不建议早期手术干预。这些研究还建议延缓手术干预,让骨质达到放射成熟并进入生物学静默状态后再进行手术。63,64然而,最新研究显示早期切除HO后恢复时间更快,神经功能恢复更快。65–67 早期切除HO后的复发率为35人中有4人(11.4%),其中仅1人(2.8%)出现肘部完全弯曲和伸展阻滞的真实复发,而其他3人(8.6%)仅部分功能丧失。65 经历部分丧失的三名患者复发后仍比手术前获得更好的活动能力,显示出显著的功能改善。因此,最新研究鼓励早期干预,以减少受压神经的长期功能障碍。
结论
周围神经病变和神经压迫综合征是严重烧伤的常见并发症,尤其适用于危重或电击损伤患者。对这些患者的细致神经学检查结合早期干预,可以最大限度地减少神经损伤的长期后遗症。此外,在焦骨切开术和筋膜切开术中,细致护理是限制烧伤部位周围医源性神经损伤的关键。患者体位适当也很重要,以避免神经受压,包括减少肘部长时间屈曲、使下肢保持中性旋转和膝关节伸展,以及避免手臂高举俯卧姿势。延长止血带时间和紧绷包扎也可能加重神经病变,应避免。
未来聚焦早期诊断和治疗的方向将最大限度地减少烧伤后神经病性疼痛相关的发病率。临床和电生理检查均有助于早期诊断。这些检查可在入院时、住院期间的定期间隔进行,以及后续随访时进行,以在疾病初期诊断出周围神经病变。进一步研究烧伤后神经病变的分子和细胞变化将有助于新疗法的开发。在新疗法实施之前,还需要更大规模的临床试验以确定新疗法干预的有效性。这些研究将有助于最大限度地减少烧伤相关周围神经病变和神经压迫综合征相关的发病率。
重点。
周围神经病变和神经压迫综合征会导致烧伤后显著的发病率。
及早有效治疗以减少周围神经病变和神经压迫综合征的长期后遗症,将带来更好的治疗效果。
未来聚焦早期诊断和治疗的方向将最大限度地减少烧伤后神经病性疼痛相关的发病率。




