
急性胰腺炎在儿童烧伤患者中的作用
海迪·G·里韦罗 a,*,李钟 a,b,*,大卫·N·赫恩登 a,b,加布里埃尔·A·梅科特 a,加布里埃拉·A·库尔普 a,罗伯特·克拉夫特 a,娜塔莎·C·布鲁克斯 a,曼努埃尔·迪布利多克斯-冈萨雷斯 a,b,哈尔·K 霍金斯 a,马克·G·耶施克 A,B,C
a德克萨斯大学医学分校外科系,加尔维斯顿,德克萨斯州
b德克萨斯州加尔维斯顿的施莱纳儿童医院
c罗斯·蒂利烧伤中心、桑尼布鲁克健康科学中心和多伦多大学外科系整形外科,加拿大安大略省多伦多
摘要
很少有文献将急性胰腺炎(AP)作为大面积烧伤后的并发症,因此儿童烧伤后急性胰腺炎的发生率和结局尚不明确。本研究旨在确定儿童烧伤人群中AP的发生率、发病率和死亡率;并将临床诊断与尸检结果相关联,以确定未识别胰腺炎的发生率。回顾了2,699例急性烧伤患者的病历。AP被定义为腹痛和/或摄食不耐受,同时淀粉酶和/或脂肪酶升高三倍。127名烧伤儿童作为对照组。评估儿童烧伤患者中尸检确诊的急性穿刺性病(AP)存在;我们评估了78名因烧伤死亡儿童的尸检报告,寻找胰腺炎症和脂肪/实质坏死的报告证据。我们的数据显示,儿童急性突躁症在烧伤后发生率较低。该研究共计2,699名患者,其中13人患有抗焦虑(13/2699 = 0.05%)。AP组的死亡率显著高于对照组,p<0.05。尸检报告显示78名患者中有11人有胰腺炎证据,导致尸检时胰腺炎发病率为0.17%。尽管AP发病率较低,但它与严重烧伤儿科患者的死亡率增加相关,这凸显了在评估和治疗烧伤儿童胰腺炎时提高警惕性的重要性。
关键词:胰腺炎、儿科、烧伤
1. 引言
急性胰腺炎(AP)是一种由胰腺消化酶在细胞内激活引起的急性胰腺炎症性疾病。其表现范围从轻微的自限性疾病到可能迅速导致多器官衰竭和死亡的剧烈性疾病。临床上,其特征是持续性、急性腹痛,严重程度不一,常从上腹腔放射至背部,伴有恶心和呕吐[1]。血清淀粉酶活性通常升高,但也可能暂时。通常,淀粉酶水平在症状出现后2到12小时上升,随后下降。一般来说,血清脂肪酶在诊断AP时比血清淀粉酶更敏感和特异性,可能比淀粉酶保持升高时间更长,且在某些非胰腺疾病中(如大淀粉酶、腮腺炎和某些癌)中保持正常[2]。尽管淀粉酶水平升高曾与烧伤相关,但过去几乎从未被诊断为烧伤患者的并发症。其表现为非特异性临床表现,严重烧伤患者因腹部烧伤、使用麻醉药和镇静剂以及使用呼吸机而可能被忽视[3, 4]。将AP视为成人和儿童大面积烧伤并发症的出版物有限。Wilson等人[5]报告了一例5岁男孩,在50%总烧伤面积(TBSA)全层烧伤40天后,出现AP的体征和症状,结果为血清脂肪酶升高、尿淀粉酶升高以及腹部CT显示胰腺肿大。据我们所知,儿童烧伤后胰腺炎尚未被进一步描述。因此,烧伤后急性精神病在儿童中的发生率和结果基本未知。
本研究旨在确定儿童烧伤人群中与AP相关的发生率、发病率和死亡率。次要目标是将临床诊断与尸检结果相关联,并确定儿童烧伤患者未识别胰腺炎的发生率。
2. 患者与方法
2000年至2008年间,共有2,699名急性烧伤患者被收治在德克萨斯州加尔维斯顿的Shriners儿童医院。对病历和实验室数据进行了审查。AP被定义为临床记录的腹痛和/或喂食不耐受,且氨基酶和/或脂肪酶至少升高三倍,考虑淀粉酶50–120 U/L和脂肪酶10–150 U/L的正常值。淀粉酶和脂肪酶水平作为常规测量的一部分,包括营养和肝脏检查。我们医院的常规是每周两次检查营养、肾脏和胰腺水平。尽管胰腺炎罕见,我们仍将此作为实践。如果确诊胰腺炎,我们会增加胰腺酶的频率。记录了患者的年龄、性别、种族、TBSA烧伤、三度烧伤、烧伤机制及ICU住院时间(LOS)。为确定AP对发病率和死亡率的相关性,我们在同一时期接收的127名烧伤儿童被随机选取,选自年龄和烧伤大小匹配且未发生AP的儿童,作为对照队列。
为评估儿童烧伤患者尸检确认的急性神经病的存在;我们评估了同期(2000年至2008年)所有因烧伤死亡的儿童的尸检报告,共78名儿童。我们寻找胰腺中实质炎症、脂肪坏死和实质坏死的粗略和显微镜证据。
该研究获得德克萨斯大学医学分支机构审查委员会批准,并在注册前获得了患者、家长或法定监护人的书面知情同意。
2.1 统计分析
在适当情况下,使用了未配对学生t检验和卡方检验比较变量差异。数据如适用,以百分比或均值±标准差表示。Kaplan Meier生存曲线采用对数排名分析。显著性为P<0.05。
3. 结果
我们的数据显示,儿童的急性烧伤后胰腺炎发病率较低。本研究纳入了2,699名急性烧伤入院患者,其中13人临床诊断为急性烧伤(13/2699 = 0.05%),平均发病时间为烧伤后40±39天。患者群体特征如年龄、性别分布、TBSA烧伤、三度烧伤或烧伤机制在胰腺炎组和对照组中相似(见表1)。两组从烧伤到入院的平均时间为6至7天。虽然统计学上无显著差异,但胰腺炎患者的ICU住院时间较对照组更长(分别为60±57天和29天±20天)。6名(46%)胰腺炎患者被诊断为多器官衰竭,28名(22%)对照组中3名(27%)患败血症,22例(17%)对照组患败血症。统计分析显示两项变量均无显著差异。
表1。
烧伤患者及对照组的人口统计。
人口统计 | Control | 胰腺炎 | p值 |
年龄 | 10 ± 4 | 12 ± 4 | NS |
性别(男/女) | 91 / 36 | 10 / 3 | NS |
TBSA | 61 ± 13 | 66±23 | NS |
第三个BSA | 47±23 | 55±31 | NS |
火焰百分比 | 84 | 77 | NS |
电量百分比 | 7 | 8 | NS |
电气/火焰百分比 | 9 | 15 | NS |
ICU住院时长(天数) | 29±20 | 60±57 | NS |
胰腺炎发病(天数) | 40±30 | NS | |
存活率 | 87 | 69 | *p<0.05 |
在新标签页中打开
TBSA=全身总表面积。数据以平均值±标准偏差或百分比形式呈现。
胰腺炎与对照组存活率显著差异,p<0.05。
通过Kaplan-Meier生存曲线和对数秩分析研究了存活率,结果显示胰腺炎组的死亡率显著高于对照组,p<0.05(见图1)。
图1。
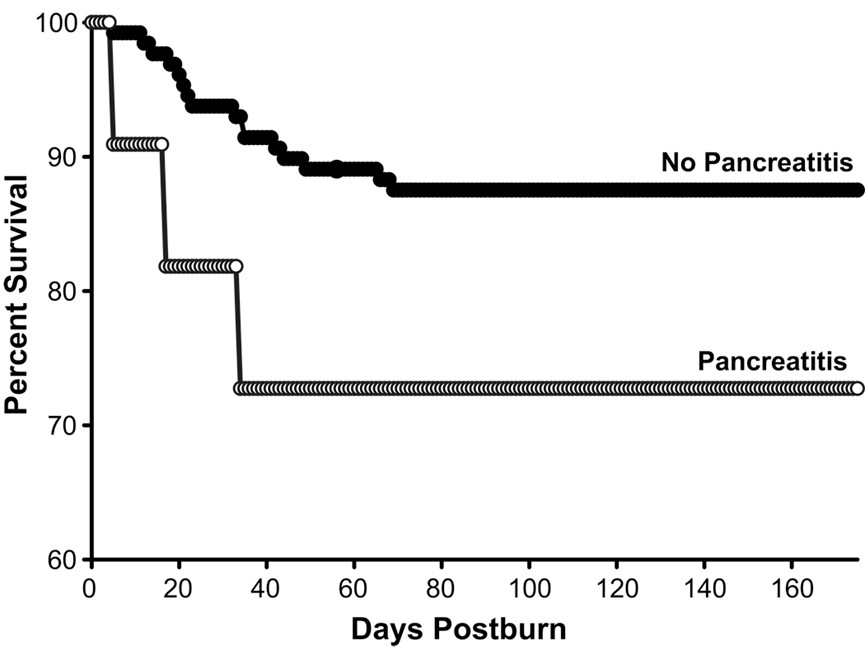
*胰腺炎与对照组有显著差异,p<0.05。
对2000年至2008年间78份尸检报告的评估,确认11例患者有胰腺炎症、脂肪坏死和实质坏死证据,尸检时发生率为0.17%。大多数尸检时出现胰腺炎的患者有腹痛、恶心/呕吐和管饲不耐受等临床症状,但也有部分患者没有,表明存在亚临床急性胰腺炎发作。
4. 讨论
AP被定义为胰腺突然发炎。根据严重程度,尽管接受治疗,也可能出现不良并发症和高死亡率。治疗方法从保守措施(如全管注射和静脉输液补水)到进入重症监护室,甚至手术(通常需要多次干预)不等,以应对疾病并发症[1]。AP在临床表现和严重程度上差异很大,常见的初期表现包括腹痛、呕吐和发热,伴有胰腺酶升高,以及超声或计算机断层扫描中胰腺水肿的放射学表现[6–8]。
总体而言,由于大多数文献仅为少量患者或病例报告,因此很难准确估计儿科人群中的AP真实发生率。1968年,Kirksey 等人[9]报告了1291例未选定烧伤患者(0.9%)中12例胰腺炎病例。
我们在儿科患者中的研究还显示烧伤后急性呼吸炎的发生率较低(0.05%)。Ryan等人[10]在对成人大面积烧伤患者的回顾性综述中报告称,40%的患者出现与新发感染时间相关的高淀粉酶血症或高脂肪脂血症,且大多数病例与胰腺炎症状相关。此外,吸入损伤、相关创伤和剥皮切开术被认定为胰腺炎的风险因素。我们研究与本研究之间AP发病率的差异,可以用所研究人群的差异来解释。成人中,AP中较高比例与酒精摄入或胆结石有关,而儿童中约有25%的病例病因不明。创伤、结构异常、多系统疾病、药物和毒素以及病毒感染是大多数已知原因[11, 12]。在我们的研究中,没有患者有明显的急性胰腺炎病因。然而,样本量较小,我们认为要获得显著结论,应在更大的数据库中研究。
如果患者出现胰腺炎的症状和体征,我们的做法是让患者进行非排气(NPO),并在十二指肠第二部分之外放置鼻十二指肠喂食管以提供营养。我们相信,通过这样做,我们可以通过减少胰腺的活动、炎症和压力来休息,同时提供足够的营养。如果患者症状加重或胰腺酶升高,我们将改为全静脉营养(TPN)。我们认为患者群体因肠系膜缺血和再灌注而发展胰腺炎,肠内喂养将增加再灌注,从而促进微循环。我们不常规地施打全全脉激素(TPN)。
同期尸检报告分析显示,AP的发病率为0.17%;这证实了一些病理变化与AP相符的患者在临床过程中未被诊断。这进一步强调了急性呼吸治疗在烧伤患者中可能容易被忽视的诊断,可能是因为临床表现多样,如使用呼吸机、腹部灼烧,以及使用镇静、镇痛和其他可能掩盖症状的药物。研究发现,临床诊断急性胰腺炎时,死亡风险会增加。我们还认为,急性胰腺炎有时被忽视为儿童烧伤患者的诊断;提高警惕性以获得早期诊断非常重要。我们认为,患者的喂食不耐受和临床不稳定,以及腹痛和恶心/呕吐,可能是胰腺炎的信号,应启动诊断检查。
本研究旨在确定胰腺炎诊断时的发病率和死亡率。对照组中我们可能漏掉了亚临床抗精神病,因为他们没有临床症状。因此,我们建议诊断AP以获得充分诊断和治疗,以改善AP相关的不良结局。在我们的研究中,一名患者在死亡前三天内出现淀粉酶和脂肪酶显著升高,但尸检结果未报告与AP相关的变化。虽然这些检测是非特异性的,且在尸检中无法识别胰腺炎的患者中,酶的升高也曾被报告[3],但推测这可能是由于胰腺坏死的范围极小所致。
AP的发病机制尚未完全明了。实验证据表明,低血压发作期间胰腺缺血性损伤可能引发胰腺炎,也可能加重[13]。临床研究还显示胰腺缺血与急性胰腺炎的发生有关[14, 15]。热损伤与烧伤后早期周边和内脏灌注不良相关。在烟雾吸入损伤的实验动物模型中,Schenarts等人[16]证明回肠、脾脏和胰腺的血流减少。目前,急性肠坏死性缺血是严重烧伤患者中已知的并发症[17]。
总之,AP尚未被临床认可为儿童烧伤的并发症。尽管发生率较低,但AP与严重烧伤儿科患者的死亡率增加相关,这凸显了在烧伤儿童胰腺炎的生前评估和治疗中加强警惕的重要性,尤其是确定相关风险因素。




